El sistema de vasos sanguíneos del ser humano: función y clasificación
¡Lea este artículo para aprender sobre la función y clasificación del sistema de vasos sanguíneos (Anatomía humana)!
Los vasos sanguíneos consisten en un sistema cerrado de conductos tubulares que transportan la sangre desde el corazón a las diferentes partes del cuerpo, y de allí regresan al corazón. Alrededor de 5 litros de sangre están contenidos en el sistema vascular; el volumen de sangre asciende a aproximadamente un undécimo del peso corporal total.
Cortesía de imagen: luxpoy.com/wp-content/uploads/2013/10/human-anatomy-muscles.jpg
El corazón actúa como una bomba muscular central y se subdivide en cuatro cámaras, dos a cada lado. Cada mitad del corazón presenta una cámara receptora conocida como atrio, y una cámara de bombeo, el ventrículo. El corazón regula dos circuitos de flujo sanguíneo, pulmonar y sistémico.
Circulación pulmonar:
La aurícula derecha recibe la sangre venosa de las cavas vanae superior e inferior y del seno coronario, y la transporta al ventrículo derecho. A su vez, el ventrículo derecho bombea la sangre al plexo capilar de los pulmones a través del tronco pulmonar. En este caso, el dióxido de carbono se intercambia por oxígeno. La sangre oxigenada luego llega a la aurícula izquierda a través de las venas pulmonares.
Circulación sistemica:
Desde la aurícula izquierda, la sangre oxigenada llega al ventrículo izquierdo, que bombea la sangre a los capilares más remotos a través de la aorta y sus ramas. En los capilares, los materiales nutritivos y el oxígeno pasan de la sangre a los tejidos; A través de ellos, los productos de desecho y el dióxido de carbono regresan de los tejidos a la sangre. Finalmente, la sangre se devuelve al corazón a través de las vénulas, venas, venas cavas superior e inferior.
Funciones de los vasos sanguíneos:
(1) Transportan la sangre para la nutrición, la respiración y la excreción de los productos de desecho del cuerpo.
(2) Los vasos mantienen constante el ambiente interno del cuerpo al mantener una composición equilibrada de la sangre y por termorregulación.
Clasificación de los vasos sanguíneos:
yo. Arterias
ii. Arterioles
iii. Capilares
iv. Sinusoides y tejidos cavernosos.
v. vénulas y venas.
Arterias:
Las arterias son tubos de paredes gruesas que transportan la sangre desde el corazón a los capilares. Literalmente, la palabra "arteria" significa tubo de aire y fue utilizada por primera vez por Aristóteles. Después de la muerte, cuando pasa el rigor mortis, se recoge sangre líquida en las venas dilatadas y las arterias permanecen vacías; A veces aparecen burbujas de aire descompuestas dentro de las arterias.
Este hecho lleva a la concepción errónea en esos días de que el aire absorbido de los pulmones circulaba por las arterias como burbujas de aire. Por lo tanto, la arteria tiene un nombre equivocado pero toma una posición correcta en la historia médica como un honor para el filósofo griego.
Estructura de una arteria de tamaño mediano [fig. 9-1, (b)]:
Desde el exterior, la arteria presenta tres capas: túnica íntima, túnica media y túnica adventicia.
Tunica Intima:
Está recubierto por una capa de células endoteliales aplastadas, y está apoyado externamente por un tejido areolar subodieliano y por un tubo de revestimiento elástico fenestrado conocido como lámina elástica interna. En muchas arterias musculares, el endotelio entra directamente en contacto con la lámina elástica interna.
A veces la lámina elástica se divide en dos capas. Las arterias coronarias, pertenecientes a la variedad muscular, presentan engrosamiento de la íntima en forma de cojines musculo-elásticos, particularmente en los sitios de ramificación. Dichos cojines son aportados por células musculares lisas no diferenciadas que migran de la túnica media a la capa subendotelial a través de la fenestra de la lámina elástica interna. Además, los monocitos aparecen debajo del endotelio de la sangre.
Los músculos lisos están dispuestos longitudinalmente y producen fibras elásticas y alguna sustancia intercelular.

Tunica Media:
Es la más gruesa de las tres capas y consiste en capas alternas de músculos lisos y tejido elástico fenestrado. Hasta 70 de estas capas elásticas concéntricas se encuentran en las arterias elásticas del adulto. Los músculos lisos son en su mayoría circulares o dispuestos en espiral.
La capa intermedia está limitada al exterior por una membrana elástica perforada conocida como la lámina elástica externa. Las fenestraciones de las membranas elásticas en la túnica íntima y los medios ayudan en la difusión del material nutritivo, porque la sangre y los capilares linfáticos no pueden ramificarse en estas túnicas debido a la baja presión hidrostática.
Las células endoteliales de la túnica íntima inducen la diferenciación de los músculos lisos del mesénquima circundante; Los músculos lisos depositan elastina a su alrededor.
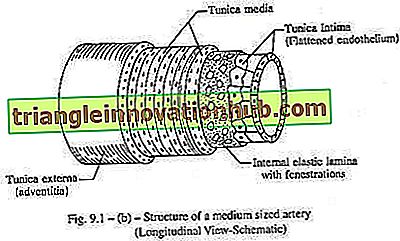
Túnica adventicia:
Es el más fuerte de todos los abrigos y está compuesto por tejidos elásticos y de colágeno de tejido fibroso. La pared resiste la presión externa de la sangre y evita la formación de aneurismas de las arterias. La túnica adventicia y la parte exterior de la túnica media son suministradas por los capilares de vasa vasorum.
La nutrición de las arterias musculosas y elásticas de pared gruesa es un problema importante. Mientras que la túnica adventicia y la parte externa de la túnica media reciben nutrición de los capilares del vasa vasorum, la túnica íntima y la parte interna de los medios dependen de la difusión de nutrientes de la sangre contenida en la luz arterial, ya que el lecho capilar de baja presión no puede crecer en tales túnicas debido al estiramiento ejercido por la alta presión dentro de la arteria.
En el metabolismo lipídico anormal, el colesterol se acumula en la capa subendotelial y altera la difusión de nutrientes a la túnica íntima y en parte a los medios. La degeneración final de partes de la íntima se conoce como aterosclerosis, donde las plaquetas comienzan a adherirse a la superficie interna rugosa del vaso y producen la formación de trombos.
Tipos de arterias:
Las arterias son de dos tipos, elásticas y musculosas.
Arterias elásticas (vasos conductores):
La mayoría de las arterias grandes son elásticas donde la túnica media consiste predominantemente en tejido elástico y menos en fibras musculares. Algunos ejemplos son: aorta, tronco pulmonar, tronco braquiocefálico, carótida común y arterias subclavias. Los diámetros de la sección transversal de la aorta ascendente y el tronco pulmonar son cada uno de aproximadamente 30 mm.
Funciones:
yo. Actúan como reservorio de sangre (que se expulsa del corazón) por la expansión de la pared arterial.
ii. Mediante el retroceso elástico, las arterias convierten el flujo intermitente de sangre del corazón en uno continuo.
iii. El retroceso elástico de las arterias mantiene la presión arterial diastólica y ayuda a la oposición de las cúspides aórtica y pulmonar durante la diástole.
iv. La circulación coronaria se incrementa en diástole debido a la misma razón.
Arterias musculares (vasos de distribución):
La mayoría de las arterias de distribución son musculares, donde la túnica media consta de más fibras musculares y menos tejido elástico. Los músculos están compuestos principalmente por músculos lisos dispuestos circularmente que pueden responder a los estímulos nerviosos y regular el tamaño de la luz de las arterias de distribución.
Arteriolas (vasos de resistencia):
Estas son las divisiones más pequeñas de las arterias musculares que poseen tres capas. El diámetro de la sección transversal de la arteriola es de aproximadamente 100 µm o menos. A medida que las arteriolas se dividen progresivamente en ramas más pequeñas, sus capas se adelgazan y forman sucesivamente arteriolas terminales y meta-arteriolas.
Las arteriolas terminales carecen de lámina elástica interna y están cubiertas por una capa continua de células musculares lisas. En las meta-arteriolas, los músculos lisos son reemplazados por células discontinuas no contráctiles, los pericitos o células de Rouget.
Los meta-arteriolas terminan en capilares. En algunos lechos vasculares, una meta-arteriola está conectada directamente con una vénula por un vaso de vía o un canal preferido y los capilares verdaderos forman una red anastomótica derivada de las ramas laterales del vaso a través del vaso. La entrada de sangre a través de la boca del capilar verdadero está regulada por el esfínter precautorio.
Funciones de los Arterioles:
yo. Regulan la cantidad de sangre que entra en los capilares por constricción o dilatación de la pared muscular gruesa.
ii. Las arteriolas ofrecen resistencia periférica y, por lo tanto, regulan la presión arterial sistólica. El grado de tono de los músculos lisos arteriolares está regulado en parte por el sistema autónomo y en parte por el mecanismo renina-angiotensis II. El persistente aumento del tono de la pared arteriolar produce hipertensión.
iii. La velocidad del flujo sanguíneo desde el corazón a la aorta es de aproximadamente 0, 5 metros por segundo.
La velocidad del flujo sanguíneo a través de las arteriolas es de aproximadamente 0, 5 mm por segundo.
Capilares:
Los capilares forman una red de vasos sanguíneos donde las arteriolas se vacían. Los capilares, sinusoides y vénulas post-capilares se denominan vasos de intercambio. Cada capilar tiene una longitud aproximada de 0, 5 a 1 mm y un diámetro de 7 u 8 цт, de modo que los glóbulos rojos fluyen a través de los capilares en una sola fila.
La longitud total de todos los capilares que se unen de extremo a extremo es de aproximadamente 60, 000 millas en el hombre. El diámetro total de la sección transversal de todos los capilares es aproximadamente 800 veces más que el de la aorta. (La aorta tiene un diámetro de unos 30 mm). Finalmente, el flujo sanguíneo capilar es lento.
Los capilares están ausentes en las siguientes áreas: células epiteliales que descansan en la membrana basal, epidermis de la piel, cabello y uñas; córnea del ojo; Cartílago hialino articular.
Estructura de los capilares:
Cada capilar está revestido por una sola capa de endotelio aplanado que descansa sobre una lámina basal compuesta de glicoproteína. La lámina basal se divide en lugares para encerrar los pericitos que son células poligonales con largos procesos citoplásmicos. El endotelio capilar puede ser continuo o fenestrado. Los capilares continuos están presentes en la mayoría de las partes del cuerpo, particularmente en los pulmones y el cerebro. Los capilares fenestrados se encuentran en los corpúsculos renales y las glándulas endocrinas.
Los "poros" entre las células endoteliales están funcionalmente cerrados por una lámina basal densa de electrones. Cada célula endotelial presenta un núcleo ovalado, y el citoplasma contiene además de otras orgánulos numerosas vesículas pinocíticas que transportan macromoléculas de sangre en ambas direcciones. Los componentes solubles de la sangre probablemente pasan a través de los complejos de unión de las células endoteliales. Los pericitos no son contráctiles, tienen una función fagocítica y estimulan a las células endoteliales a brotar para el crecimiento de nuevos capilares.
Funciones de los capilares:
yo. En el extremo arterial del capilar, la fuerza motriz de la sangre hacia el exterior es de unos 30 mm de la Fig., Mientras que la fuerza de tracción hacia el interior causada por la tensión osmótica de las proteínas plasmáticas es de unos 25 mm de Hg. Por lo tanto, con una presión de filtración de 5 mm de Hg, los cristaloides del plasma sanguíneo y algunas micro-moléculas de coloides aparecen en los espacios del tejido para proporcionar nutrición y oxígeno a las células del tejido.
ii. En el extremo venoso del capilar, la fuerza de tracción interna de 25 mm de Hg (proteína osmótica, tensión) excede la fuerza de empuje de la sangre hacia el exterior, que llega a unos 12 mm de Hg. Como resultado, los productos de desecho de las células tisulares, el dióxido de carbono y otros productos metabólicos (critoides) se reabsorben a través del extremo venoso del capilar.
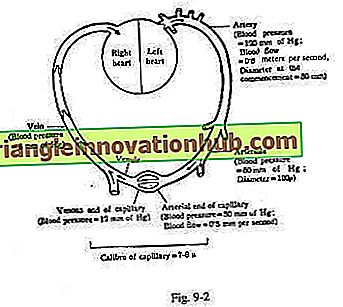
Gradiente de Presión Arterial a Diferentes Niveles de los Vasos:
(Fig. 9-2)
Arterias… 120 mm de Hg.
Arterioles… 60 mm de Hg.
Extremo arterial del capilar ... 30 mm de Hg.
Extremo venoso del capilar… 12 mm de Hg.
Venas grandes… 5 mm de Hg.
Cerca de la aurícula derecha ligeramente por encima de cero.
Los gradientes de presión permiten una hemodinámica adecuada desde las arterias a las venas y de regreso al corazón.
Sinusoides y tejidos cavernosos
Sinusoides:
Estos son más dilatados y tortuosos que los capilares, y se encuentran en el hígado, el bazo, la médula ósea, la hipófisis cerebral, las glándulas suprarrenales y en otros lugares.
Cada sinusoide está recubierto por endotelio aplanado junto con células macrófagas fagocíticas que descansan sobre una membrana basal. Las células de Kupffer de sinusoides hepáticos pertenecen al sistema de macrófagos.
Tejidos Cavernosos:
Estos son espacios llenos de sangre cubiertos por endotelio y rodeados por trabéculas. Las últimas contienen fibras musculares lisas. Las arteriolas y vénulas se abren directamente en estos espacios.
Los tejidos cavernosos están presentes en los tejidos eréctiles del pene o clítoris y en la membrana mucosa nasal.
Venas
Las venas poseen paredes musculares delgadas y son más anchas y numerosas que las arterias. Estos están dispuestos en dos conjuntos, superficiales y profundos. Las venas superficiales se ejecutan de forma independiente en la fascia superficial sin ir acompañadas de las arterias correspondientes.
Las venas profundas se encuentran bajo la cobertura de la fascia profunda y acompañan a las arterias. Debajo de las articulaciones del codo y la rodilla, la mayoría de las venas profundas están dispuestas en pares a lo largo de los lados de las arterias y se conocen como venas comitantes. (Fig. 9-3).
Las venas comitantes ayudan en el retorno de la sangre hacia el corazón por la pulsación transmitida de las arterias; Probablemente también ayudan en el intercambio de calor contracorriente entre arterias y venas.
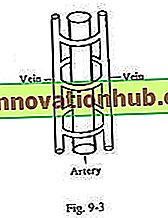
Las venas de las extremidades están provistas de válvulas, pero la mayoría de las venas del tronco están desprovistas de válvulas. Cada válvula está formada por la reduplicación de la túnica íntima y surge de la pared venosa distal a la terminación de un tributario. En las extremidades, las venas son elípticas en la sección transversal, y el contorno elíptico se encuentra paralelo a la piel suprayacente.
Las válvulas están unidas a las curvas más largas de la elipse (Fig. 9-4). Esto demuestra que cuando las válvulas están comprimidas, sus funciones no están en peligro. A veces, las válvulas de las venas superficiales se vuelven incompetentes y, asistidas por la fuerza de la gravedad, las paredes venosas se dilatan, se vuelven tortuosas y se convierten en venas varicosas.
Válvulas de las venas:

Funciones de las válvulas:
1. Las válvulas permiten el flujo de sangre en una sola dirección, es decir, hacia el corazón; al mismo tiempo previenen la regurgitación de la sangre en sentido contrario.
2. Sobre cada segmento de la válvula, la pared venosa se dilata para formar un seno.
Válvulas venosas más cercanas al corazón (fig. 9-5):
(i) Cerca de la terminación de las venas yugular interna y subclavia.
(ii) En la terminación de las venas femorales, y algunas veces en las venas ilíacas externas.
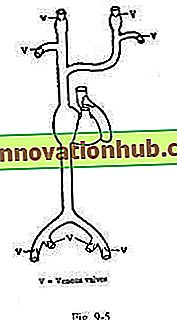
Durante el aumento de la presión intra-torácica o intra-abdominal, estas válvulas (las más cercanas al corazón) evitan que el flujo de retorno venoso se extienda hacia las extremidades, la cabeza y el cuello.
Sistemas venosos (vasijas de reservorio):
Se encuentran cuatro tipos de sistemas venosos en el cuerpo humano: Caval, Portal, Azigos y Paravertebral.
Sistema Caval:
Drena la sangre hacia la aurícula derecha desde las partes superior e inferior del cuerpo, respectivamente, a través de las venas cavas superior e inferior (fig. 9-5). En el sistema caval ciertas venas merecen una mención especial. Las venas emisarias atraviesan los orificios del cráneo y comunican los senos venosos intracraneales con las venas extracraneales.
No tienen válvulas y, por lo tanto, la sangre puede fluir en ambas direcciones. Las venas emisarias mantienen un equilibrio del volumen sanguíneo cerebral de acuerdo con la doctrina Monro-Kellie, que enuncia que la caja craneal es rígida y contiene cerebro, sangre y líquido cefalorraquídeo; Si alguno de los contenidos aumenta de volumen, los otros dos deben agotarse. Además, las venas emisarias pueden transmitir infecciones de la periferia a los senos venosos intracraneales.
Los senos venosos intracraneales son senos durales y carecen de capa muscular y válvulas. El seno sagital superior, en particular, actúa como un sitio para la absorción de líquido cefalorraquídeo a través del tejido de granulación aracnoidea.
El seno coronario devuelve alrededor del 60% de la sangre venosa del corazón a la aurícula derecha; Algunos de sus afluentes establecen anastomosis arteriovenosa con las ramas de las arterias coronarias. En la oclusión de la arteria coronaria, a veces el seno coronario proporciona nutrición al músculo cardíaco a través de la anastomosis arteriovenosa mediante el flujo venoso regurgitante.
Las venas bronquiales que drenan la sangre venosa de los pulmones consisten en dos series, superficiales y profundas. Mientras que las venas superficiales se drenan hacia la aurícula derecha a través de las venas azygos, las venas profundas se unen con las venas pulmonares y drenan hacia la aurícula izquierda.
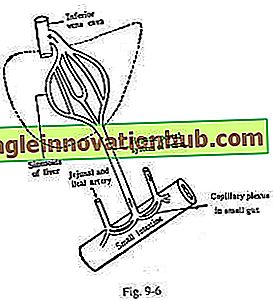
Sistema de portal [fig. 9-6]:
Consiste en vasos sanguíneos que conectan dos juegos de capilares en sus dos extremos. Los sistemas de portales de los buques se encuentran en los siguientes sitios; Hígado, riñones, hipófisis cerebral y glándulas suprarrenales. El sistema de portal hepático se extiende desde los plexos capilares de la pared intestinal hasta los sinusoides hepáticos. Se refiere al transporte de los materiales alimenticios absorbidos al hígado y su metabolismo posterior. El sistema portal renal conecta el plexo glomerular con el plexo peritubular a través de las arteriolas glomerulares eferentes.
Este mecanismo ayuda a la reabsorción de algunos constituyentes esenciales del filtrado glomerular a la sangre. El sistema portal hipofisario consiste en vasos sanguíneos que conectan los plexos capilares en la eminencia media y los tallos infundibulares del hipotálamo con los sinusoides de la adenohipofisis.
A través de las radículas del portal, el hipotálamo regula las actividades de la adenohipofisis mediante la liberación o inhibición de hormonas. El sistema portal suprarrenal conecta las sinusoides corticales con las sinusoides medulares, y transporta algunas sustancias químicas desde la corteza a la médula que ayudan a la conversión de nor-epinefrina en epinefrina por la metilación de las aminas primarias.
Sistema de azygos
Los vasos de este sistema son rectos, en posición paravertebral, provistos de válvulas, y comunican el sistema caval al frente con el plexo venoso vertebral detrás.
Venas paravertebrales de Batson:
Estos consisten en venas sin válvulas que se encuentran dentro del canal vertebral en el espacio epidural, y se comunican con los sistemas de venas de azygos, portal y cava. La sangre venosa de la próstata, tiroides y glándulas mamarias se drena en el plexo venoso vertebral, además del sistema caval. En el aumento de la presión intraabdominal o intratorácica, la sangre venosa de los órganos mencionados supera la vena sistémica y drena directamente en el vértice.
plexo bravo. Esto explica la deposición vertebral de metástasis del carcinoma de la próstata.
Factores que regulan el retorno venoso:
yo. Acción de bombeo del ventrículo izquierdo;
ii. La cantidad de sangre permitida por las arteriolas en el lecho capilar;
iii. La condición de la aurícula y el ventrículo derechos: si la aurícula derecha está distendida, el retorno venoso disminuye;
iv. La acción de masaje del músculo esquelético es probablemente el factor más importante.
v. La presión intra-torácica negativa y la succión del diafragma aspiran la sangre hacia el corazón;
vi. Las válvulas venosas, la pulsación transmitida de las arterias y la gravedad facilitan el retorno venoso.
Anastomosis:
Las comunicaciones entre los vasos sanguíneos pueden ser de tres tipos: arteriales, arteriovenosas y arterias terminales.
Anastomosis Interterial:
Las anastomosis interarteriales tienen lugar entre las arterias adyacentes por sus troncos, ramas y sub-ramas. La anastomosis puede ser real o potencial.
Anastomosis actual:
Cuando la sangre brota en ambas direcciones desde los extremos cortados del vaso anastomótico, la anastomosis se llama real; Ej. Anastomosis entre arterias gástricas derecha e izquierda.
Anastomosis potencial
Si la sangre fluye en una dirección solo desde el extremo cortado del vaso, la anastomosis es una potencial; Por ejemplo, anastomosis entre las arterias coronarias derecha e izquierda.
Anastomosis arteriovenosa (fig. 9-7):
En algunas situaciones, las arteriolas se comunican directamente con las vénulas mediante una serie de canales de anastomosis, además del lecho capilar. Estos canales se denominan AVA. Cada anastomosis posee una capa muscular gruesa y es suministrada por nervios simpáticos. La AVA regula el flujo de sangre a través del lecho capilar mediante constricción o dilatación de su luz. Las anastomosis arteriovenosas se encuentran en la punta de la nariz, los labios, el lóbulo de la oreja, la punta del dedo, el lecho ungueal, las vellosidades intestinales y, probablemente, en otros sitios.
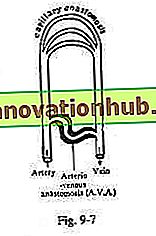
Funciones:
yo. Regula la temperatura entre el ambiente y el cuerpo ajustando el flujo sanguíneo del lecho capilar cutáneo. Las anastomosis son escasas en los niños y desaparecen en la vejez. Por lo tanto, en los grupos de edad extremos, la regulación térmica es defectuosa.
ii. La AVA en las vellosidades intestinales aumenta la presión venosa portal.
Arterias finales (fig. 9-8):
La mayoría de las arterias se anastomosan entre sí a nivel capilar y precapilar. Las arterias terminales son aquellas que no se forman.
Cualquier anastomosis precapilar. Una obstrucción de la arteria terminal produce la muerte local del tejido. Las arterias terminales se encuentran en las siguientes áreas:
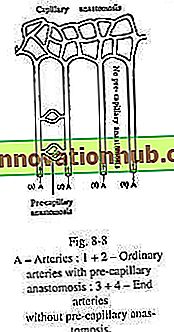
(a) Arteria central de la retina;
(b) Cerebral, esplénico, renal y vasa rectos del intestino delgado;
(c) Las arterias coronarias anatómicamente no son arterias terminales, aunque funcionalmente se comportan como arterias terminales.
Vasa Vasorum (Fig. 9-9):
Estos son pequeños vasos sanguíneos que suministran nutrición a la túnica adventicia y a la parte externa de la túnica media de arterias y venas grandes. La sangre arterial se deriva de la rama de la misma arteria o de las arterias vecinas. Se rompe en plexo capilar dentro de la túnica adventicia; La sangre venosa del plexo drena hacia las venas que acompañan a la arteria. El vasa vasorum está presente en las paredes de todos los vasos sanguíneos hasta 1 mm de diámetro.
Las arterias coronarias del corazón son los mejores ejemplos de vasa vasorum que surge de la aorta ascendente. El vasa vasorum que abastece la pared de las venas es más abundante que el de las arterias. Como la sangre venosa ejerce una presión baja, el vasa vasorum puede acercarse a la pared de la íntima. Debido a razones similares, los capilares linfáticos se ramifican en la pared venosa más estrechamente que en las arterias. Esto probablemente explica por qué la diseminación linfática de los tumores malignos invade con frecuencia la pared venosa y nunca la pared arterial.

Suministro nervioso de vasos sanguíneos:
Las paredes de las arterias están inervadas por los nervios autónomos, que consisten en fibras aferentes y aferentes, predominando las primeras.
Las fibras eferentes (vaso-motor) son en su mayoría vaso-constrictores, y algunos son vaso-dilatadores.
Las fibras vasoconstrictoras afectan principalmente las paredes de las arteriolas y se derivan de los nervios simpáticos posganglionares. Aquellos vasos en los que el músculo liso está dispuesto de forma circular ejercen constricción activa sobre la estimulación de los nervios; La dilatación de estos vasos es paasiva.
Los nervios vaso dilatadores son de carácter colinérgico y están presentes en los siguientes lugares: (a) las fibras para-simpáticas transportadas por la cuerda timpánica y los nervios esplácnicos pélvicos producen una vasodilatación activa. Este último suministra fibras vaso-dilatadoras al liberar óxido nítrico al recto, la vejiga y el tejido eréctil de los genitales externos, con la consiguiente erección del pene o el clítoris; por lo tanto, el nervio pélvico esplácnico también se conoce como nervi erigentes,
(b) las fibras simpáticas con (3, los receptores producen una vaso-dilatación de las arterias coronarias; (c) algunas fibras sensoriales somáticas dan ramas colaterales a las paredes de los vasos sanguíneos cutáneos y producen una vaso-dilatación por respuesta antidómica. Vasos en los cuales El músculo liso se organiza en espiral sometido a vaso-dilatación activa.
Los vasos sanguíneos de las extremidades reciben fibras simpáticas de los nervios periféricos adyacentes; Por ejemplo, mediana, cubital, obturador y tibial. Los vasos de la cabeza y el cuello son suministrados por la parte cervical de los troncos simpáticos y por un plexo nervioso alrededor de las arterias carótidas internas. Los vasos torácico-abdominales están inervados por los nervios esplácnicos torácicos y llegan a las vísceras a través de las capas perivasculares de las ramas de la aorta. Los vasos sanguíneos de la cavidad pélvica son suministrados por los nervios esplácnicos lumbares y el plexo hipogastírico superior.
Los nervios aferentes de los vasos sanguíneos actúan como receptores presores (baroceptores). Estos se encuentran en las paredes del arco aórtico, el seno carotídeo y ayudan en el control reflejo de la presión arterial. Unas pocas fibras nerviosas en los cuerpos aórtico y carótido, y en los vasos pulmonares, actúan como quimioceptores y regulan la tensión de la sangre en el oxígeno y el dióxido de carbono. Algunas fibras aferentes están relacionadas con la sensación de dolor de las paredes de los vasos sanguíneos.